2. 空军军医大学第一附属医院消化内科,陕西 西安 710032;
3. 空军军医大学第二附属医院疾病预防控制科,陕西 西安 710038;
4. 空军军医大学第三附属医院麻醉科,陕西 西安 710032;
5. 空军军医大学军事预防医学系军队防疫与流行病学教研室,陕西 西安 710032;
6. 空军军医大学护理系,陕西 西安 710032
2. Department of Gastroenterology, The First Affiliated Hospital of Air Force Medical University, Xi'an 710032, China;
3. Department of Di-sease Prevention and Control, The Second Affiliated Hospital of Air Force Medical University, Xi'an 710038, China;
4. Department of Anesthesiology, The Third Affiliated Hospital of Air Force Medical University, Xi'an 710032, China;
5. Department of Epidemiology, School of Military Preventive Medicine, Air Force Medical University, Xi'an 710032, China;
6. Department of Nursing, Air Force Medical University, Xi'an 710032, China
新型冠状病毒肺炎(coronavirus disease 2019,COVID-19)疫情大流行已经在全球持续2年时间,截止目前, 全球范围内, 超过2.5亿人感染COVID-19, 超过500万人因COVID-19去世[1]。在我国,疫情已进入常态化防控阶段,但一直面临较大的“外防输入,内防反弹”的压力,仍有很多不可控因素导致部分城市出现本土疫情的聚集性暴发。2021年12月9日我国陕西西安出现本轮疫情首例病例,一个多月时间已经累计报告本土确诊病例超过2 000例,经基因测序为德尔塔(Delta)变异株引起。Delta变异株是2020年12月首次在印度发现的,2021年5月世界卫生组织将新冠病毒变异毒株B.1.617.2命名为Delta[2],2021年5月Delta变异株首次在中国境内出现[3],此后我国多个地区发生感染病例。常态化疫情防控下,随着病毒的不断变异,传播力持续增强。为了解COVID-19定点收治医院防控医院感染的重要环节,研究者于2022年1月13日在COVID-19定点收治医院西安市人民医院组织了一次全院范围内医院感染现患率调查,现将调查结果报告如下。
1 对象与方法 1.1 调查对象2022年1月13日0:00~24:00全院16个病区和1个重症监护病房(ICU)所有在院患者。纳入标准:2022年1月13日所有在院患者,包括出院及死亡患者。排除标准:2022年1月13日入院患者。
1.2 调查方法全院16个病区和1个ICU参与本次现患率调查,调查前3天,对参与的所有人员进行线上培训,培训内容包括调查方法、患者纳入与排除标准、医院感染诊断标准、调查表内容及填写注意事项等,要求各病区医生提前完善相关检验检查资料。调查当日每个病区由1名感控专干和1名兼职感控医生协作,通过病历调阅及床旁查看相结合的方式,填写现患率调查表。
1.3 诊断标准参照《新型冠状病毒肺炎诊疗方案(试行第八版)》将COVID-19患者分为轻型、普通型、重型、危重型。依据《医院感染诊断标准(试行)》进行医院感染诊断,纳入标准:2022年1月13日发生医院感染及过去发生至2022年1月13日未治愈患者。排除标准:过去发生至2022年1月13日治愈的医院感染患者。
1.4 统计学方法应用SPSS 20.0统计软件进行数据分析。计数资料采用百分比表示,计量资料采用中位数表示,不同变量组比较采用χ2检验,以P≤0.05为差异有统计学意义。
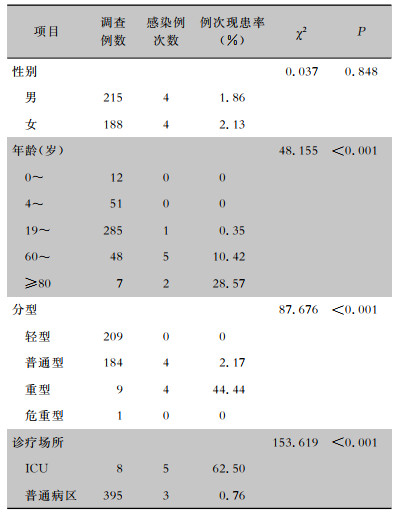
2 结果 2.1 医院感染现患情况本次现患率应查患者403例,实查患者403例,实查率100%。其中男性215例,女性188例;年龄10个月~94岁,中位年龄36岁。共发生医院感染7例(8例次),医院感染例次现患率为1.99%。403例COVID-19患者纳入分析,从性别、年龄、分型、诊疗场所四方面进行比较,其中患者不同年龄、疾病分型和诊疗场所患者医院感染现患率比较,差异均有统计学意义(均P<0.05)。见表 1。除1例导尿管因普通病区患者基础疾病使用外,其余患者均因病情需要于ICU使用侵入性操作,其中使用呼吸机5例,使用率1.24%,呼吸机相关肺炎(ventilation-associated pneumonia,VAP)2例,日发病率为51.28‰;使用导尿管8例,使用率1.99%,导尿管相关泌尿系感染(catheter-associated urinary tract infection, CAUTI)1例;使用中心静脉置管4例,使用率0.99%,无1例患者发生中心静脉导管相关血流感染。
| 表 1 403例COVID-19患者医院感染现患情况 Table 1 Prevalence of HAI in 403 COVID-19 patients |
|
发生下呼吸道感染5例,占62.50%,分离病原体7株,分别为金黄色葡萄球菌(4株)、丝状真菌(2株)、肺炎克雷伯菌(1株);泌尿系统感染1例,占12.50%,分离病原体1株,为大肠埃希菌;口腔、皮肤软组织感染各1例,分别占12.50%,未行病原学检测。感染部位以下呼吸道为主,位居首位的病原体为金黄色葡萄球菌。
2.3 抗菌药物使用情况403例患者中7例(8例次)患者使用抗菌药物,抗菌药物使用率为1.74%,均为发生医院感染患者,且均为单一用药,其中2例(皮肤软组织、口腔)感染患者给药途径为口服,另5例(下呼吸道、泌尿系统)感染患者给药途径为静脉;2例口服用药分别为盐酸莫西沙星和甲硝唑,5例静脉用药均为哌拉西林钠/他唑巴坦钠。
3 讨论新型冠状病毒(severe acute respiratory syndrome coronavirus 2, SARS-CoV-2)在不断发生变异,而每次变异都会导致病毒的传播力增强[4-6]。在全球大流行下,变异毒株的出现对COVID-19的应对构成巨大威胁[7]。西安本轮疫情是继武汉之后出现本土病例最多的城市,由Delta变异株引发,Delta变异株传播能力强,潜伏期和隔代间期缩短。研究[8-9]显示,被Delta变异株感染患者呼吸道病毒载量是原始株的1 260倍。应对该威胁,西安市采取了一系列防控措施,包括先后设立了三家COVID-19定点收治医院,西安市人民医院是其中一家,作者作为感控专职人员参与医疗支援,期间开展了一次医院感染现患率调查。医院感染现患率调查是监测医院感染的有效方法之一,有助于了解医院感染变化趋势,发现医院感染存在的问题[10]。通过此次调查以期对COVID-19定点收治医院感染防控策略提供客观依据。
本研究显示,Delta变异株引发的COVID-19定点收治医院的医院感染例次现患率为1.99%,低于2014年全国医院感染监测网的横断面调查结果(2.67%)[11],也低于孙惠英等[12]报道的疫情初期原始毒株引发的武汉COVID-19定点收治医院的现患率调查结果(3.10%)。本组调查结果显示老年患者易发生医院感染,7例患者中有6例均>60岁,提示在COVID-19疫情下, 应将老年患者作为医院感染监测的重点人群,早期干预,必要时可加强营养、利用免疫治疗等方法增加老年人抵抗力[13]。从疾病分型和诊疗场所来看,轻型不易发生医院感染,主要和其住院期间没有过多医疗干预,发生医院感染风险明显降低有关,而重型及ICU患者更易发生医院感染,与COVID-19非定点收治医院现患率调查结果也一致[14-15],可见危重症患者在任何医疗机构都应该成为医院感染监测的重点人群。
本调查显示,Delta变异株引发的COVID-19患者侵入性操作使用率低于疫情初期原始毒株引发的COVID-19患者[12],共发生器械相关感染3例,2例VAP和1例CAUTI,日发病率均高于杨俊林等[16]调查非定点收治医院三管日发病率,此外,国外也有研究报道,COVID-19患者的VAP发病率较高,且早发型VAP的病原菌以革兰阳性菌为主[17-18], 本研究与上述结果一致。因此,在诊治COVID-19患者时,更应该严格落实各项操作规范,避免不必要的侵入性操作,定时评估早期拔管,合理使用抗菌药物,降低诱发医院感染的风险因素。
本调查结果显示,COVID-19患者最常见的医院感染部位为下呼吸道,与COVID-19定点收治医院、非定点收治医院的医院感染现患率调查结果均一致[12, 19-20],COVID-19患者本身存在呼吸道症状,鉴别医院感染有一定难度。本调查中诊断为医院感染的5例下呼吸道感染病例均有明确的病原学阳性结果及相关感染指标佐证,共检出病原菌7株,分别为金黄色葡萄球菌(4株)、丝状真菌(2株)、肺炎克雷伯菌(1株)。研究表明,ICU的COVID-19患者细菌和真菌感染是常见并发症,通常表现为一种严重的感染,并与高病死率和较长的ICU住院时间有关[17],因此在诊疗过程中应该严格落实各项医院感染防控措施,降低外源性感染风险, 病情允许情况下尽早将患者转出ICU。此外,下呼吸道检出病原菌以革兰阳性菌为主,与部分研究[21]结果存在差异,考虑此病为呼吸系统疾病,革兰阳性菌是人体鼻咽部定植的常见细菌,ICU患者个体免疫力低下及复杂的诊疗操作有可能激发此类细菌感染。
本组403例患者中,7例患者使用了抗菌药物,均为发生感染后使用,且均为单一用药,除了诊疗初期医院微生物实验室未运行导致2例使用口服抗菌药物患者未行微生物送检外,其余均按要求送检,无预防用药和联合用药,抗菌药物使用合理。西安市人民医院抗菌药物使用率为1.74%,低于疫情初期武汉光谷医院的33.44%[12]。研究显示在疫情初期严重的COVID-19很容易错判为细菌败血症,导致许多医生给予抗菌药物治疗[21-22],但后来证明是不合理的。部分研究不支持COVID-19患者使用抗菌药物,除非怀疑存在细菌/真菌感染[17],与最新的文献及COVID-19治疗指南一致[22-23]。在国家COVID-19治疗专家组指导下,该院静脉给药的5例感染患者均选用哌拉西林钠/他唑巴坦钠作为抗菌药物治疗感染。
本调查以陕西西安Delta变异株引发的COVID-19定点收治医院为例,开展了一次真实水平的医院感染现患率调查,在全国处于常态化疫情防控的背景下,病毒不断进化和变异,此调查具有一定必要性和代表性,与疫情初期原始毒株引发的COVID-19定点收治医院感染现患率调查存在差异,以期能为类似医疗机构在医院感染防控方面提供参考依据。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
方志祥, 裴韬, 尹凌. "全球新型冠状病毒肺炎(COVID-19)疫情时空建模与决策分析"第二期专栏导言[J]. 地球信息科学学报, 2021, 23(11): 前插1. Fang ZX, Pei T, Yin L. Introduction to the second column of "Global COVID-19 epidemic spatio-temporal modeling and decision analysis"[J]. Journal of Geo-information Science, 2021, 23(11): Forward 1. |
| [2] |
Pascarella S, Ciccozzi M, Zella D, et al. SARS-CoV-2 B. 1.617 Indian variants: are electrostatic potential changes responsible for a higher transmission rate?[J]. J Med Virol, 2021, 93(12): 6551-6556. DOI:10.1002/jmv.27210 |
| [3] |
张伟, 陈凤. 德尔塔变异毒株致新型冠状病毒肺炎中医分析[J]. 山东中医杂志, 2022, 41(1): 1-5, 12. Zhang W, Chen F. Analysis by traditional Chinese medicine on COVID-19 caused by delta variant[J]. Shandong Journal of Traditional Chinese Medicine, 2022, 41(1): 1-5, 12. |
| [4] |
Tang JW, Tambyah PA, Hui DS. Emergence of a new SARS-CoV-2 variant in the UK[J]. J Infect, 2021, 82(4): e27-e28. DOI:10.1016/j.jinf.2020.12.024 |
| [5] |
Boehm E, Kronig I, Neher RA, et al. Novel SARS-CoV-2 variants: the pandemics within the pandemic[J]. Clin Microbiol Infect, 2021, 27(8): 1109-1117. DOI:10.1016/j.cmi.2021.05.022 |
| [6] |
Ramos AM, Vela-Pérez M, Ferrández MR, et al. Modeling the impact of SARS-CoV-2 variants and vaccines on the spread of COVID-19[J]. Commun Nonlinear Sci Numer Simul, 2021, 102: 105937. DOI:10.1016/j.cnsns.2021.105937 |
| [7] |
Zhang M, Xiao JP, Deng AP, et al. Transmission dynamics of an outbreak of the COVID-19 delta variant B.1.617.2-Guangdong province, China, May-June 2021[J]. China CDC Wkly, 2021, 3(27): 584-586. DOI:10.46234/ccdcw2021.148 |
| [8] |
Cascella M, Rajnik M, Aleem A, et al. Features, evaluation, and treatment of coronavirus (COVID-19)[EB/OL]. (2021-01-30)[2021-07-30]. https://pubmed.ncbi.nlm.nih.gov/32150360/.
|
| [9] |
Kannan SR, Spratt AN, Cohen AR, et al. Evolutionary analy-sis of the Delta and Delta plus variants of the SARS-CoV-2 viruses[J]. J Autoimmun, 2021, 124: 102715. DOI:10.1016/j.jaut.2021.102715 |
| [10] |
杨若云, 胡楷冕, 陈叶珍, 等. 某三级区属医院2018—2020年医院感染现患率调查[J]. 中外医学研究, 2021, 19(8): 164-167. Yang RY, Hu KM, Chen YZ, et al. Investigation of the current incidence rate of nosocomial infection in a level-Ⅲ district hospital from 2018 to 2020[J]. Chinese and Foreign Medical Research, 2021, 19(8): 164-167. |
| [11] |
任南, 文细毛, 吴安华. 2014年全国医院感染横断面调查报告[J]. 中国感染控制杂志, 2016, 15(2): 83-87. Ren N, Wen XM, Wu AH. Nationwide cross-sectional survey on healthcare-associated infection in 2014[J]. Chinese Journal of Infection Control, 2016, 15(2): 83-87. |
| [12] |
孙惠英, 张侃, 杨诏旭, 等. 新型冠状病毒肺炎患者医院感染现患率调查分析[J]. 中国感染控制杂志, 2021, 20(6): 518-523. Sun HY, Zhang K, Yang ZX, et al. Prevalence of healthcare-associated infection in patients with coronavirus disease 2019[J]. Chinese Journal of Infection Control, 2021, 20(6): 518-523. |
| [13] |
陶俊杰, 齐家玮, 刁正敏, 等. 江西省某三甲医院新冠肺炎疫情防控期间医院感染现状调查[J]. 中华医院感染学杂志, 2021, 31(24): 3695-3698. Tao JJ, Qi JW, Diao ZM, et al. Current status of nosocomial infection in a three-A tertiary hospital of Jiangxi Province du-ring prevention and control of COVID-19[J]. Chinese Journal of Nosocomiology, 2021, 31(24): 3695-3698. |
| [14] |
雷丽君, 支晨曦, 何丹丹, 等. 2019年新乡市某三甲医院住院患者感染现患率调查[J]. 现代医药卫生, 2021, 37(9): 1522-1525. Lei LJ, Zhi CX, He DD, et al. Investigation on the prevalence rate of infection among inpatients in a 3A hospital in Xinxiang city in 2019[J]. Journal of Modern Medicine & Health, 2021, 37(9): 1522-1525. DOI:10.3969/j.issn.1009-5519.2021.09.024 |
| [15] |
肖佳庆, 林玲, 任慧, 等. 2018年黑龙江省74所医院医院感染现患率调查[J]. 中华医院感染学杂志, 2020, 30(10): 1569-1573. Xiao JQ, Lin L, Ren H, et al. Survey of prevalence rates of nosocomial infections in 74 hospitals of Heilongjiang province in 2018[J]. Chinese Journal of Nosocomiology, 2020, 30(10): 1569-1573. |
| [16] |
杨俊林, 查筑红, 杨昆, 等. 贵州省234所医疗机构医院感染相关指标调查[J]. 中国感染控制杂志, 2019, 18(11): 1038-1043. Yang JL, Zha ZH, Yang K, et al. Survey on relevant indexes of healthcare-associated infection in 234 medical institutions in Guizhou Province[J]. Chinese Journal of Infection Control, 2019, 18(11): 1038-1043. |
| [17] |
Bardi T, Pintado V, Gomez-Rojo M, et al. Nosocomial infections associated to COVID-19 in the intensive care unit: clinical characteristics and outcome[J]. Eur J Clin Microbiol Infect Dis, 2021, 40(3): 495-502. |
| [18] |
Dudoignon E, Caméléna F, Deniau B, et al. Bacterial pneumonia in COVID-19 critically ill patients: a case series[J]. Clin Infect Dis, 2021, 72(5): 905-906. |
| [19] |
孙惠, 王雪玲, 迟少波, 等. 2003—2018年某院医院感染现患率调查[J]. 中华医院感染学杂志, 2019, 29(12): 1877-1881. Sun H, Wang XL, Chi SB, et al. Investigation of the prevalence of nosocomial infection in a hospital during 2003-2018[J]. Chinese Journal of Nosocomiology, 2019, 29(12): 1877-1881. |
| [20] |
刘立, 张一琼, 李俊义, 等. 三级传染病医院的医院感染现患率调查及影响因素分析[J]. 传染病信息, 2021, 34(3): 261-264. Liu L, Zhang YQ, Li JY, et al. Survey on prevalence and influencing factors of nosocomial infections in tertiary infectious hospital[J]. Infectious Disease Information, 2021, 34(3): 261-264. |
| [21] |
Lansbury L, Lim B, Baskaran V, et al. Co-infections in people with COVID-19: a systematic review and Meta-analysis[J]. J Infect, 2020, 81(2): 266-275. |
| [22] |
Rawson TM, Moore LSP, Zhu NN, et al. Bacterial and fungal coinfection in individuals with coronavirus: a rapid review to support COVID-19 antimicrobial prescribing[J]. Clin Infect Dis, 2020, 71(9): 2459-2468. |
| [23] |
Youngs J, Wyncoll D, Hopkins P, et al. Improving antibiotic stewardship in COVID-19: bacterial co-infection is less common than with influenza[J]. J Infect, 2020, 81(3): e55-e57. |



