医院感染是住院患者常见的并发症,危及患者安全,加重患者经济负担[1]。研究[2-3]显示,发达国家医疗机构医院感染患病率为7.6%,而发展中国家可高达15.5%。国内外对医院感染的预防与控制持续加强,2006—2014年美国导管相关血流感染发病率降低了50%,手术部位感染、金黄色葡萄球菌菌血症、艰难梭菌感染率降低了2%~17%[4],改变监测方案后,感染率进一步得到控制[5]。尽管如此,医院感染仍是威胁患者安全的重要因素。2010年美国10个州的调查结果显示,医院感染现患率为4.0%,其中器械相关感染占全部医院感染的25.6%[6]。欧洲疾病控制与预防中心(CDC)对947所医院的调查结果显示,医院感染现患率为6.0%,35%的患者在调查时正在使用抗菌药物[7]。而我国全国调查数据显示,医院感染现患率为3.6%~3.7%[8-9]。
医院感染现患率调查是医院感染管理评价的重要指标,及时准确地掌握医院感染的发生与分布情况,对掌握医院感染的变化趋势与明确管理重点有重要意义。为了解某三级医院医院感染实际情况及变化趋势,有效预防与控制医院感染,该院于2014—2018年每年进行一次医院感染现患率调查,现将结果报告如下。
1 对象与方法 1.1 调查对象2014年5月21日、2015年5月20日、2016年5月11日、2017年5月10日及2018年5月23日0:00—24:00医院所有住院患者,包括当日出院患者,不包括当日新入院患者。
1.2 诊断标准按照卫生部2001年颁布的《医院感染诊断标准(试行)》对医院感染病例进行诊断。
1.3 调查方法采用横断面调查方法,调查人员由医院感染监控医生及管床医生组成,每科配备1名感染监控医生,进行床旁调查,医院感染监控兼职人员负责质量控制。管床医生通过医院信息系统填报《医院感染现患率调查表》,医院感染管理专职人员对调查表进行审核。如有疑问,经医院感染监控专职人员与管床医生根据诊断标准讨论后确定。
1.4 质量控制调查前2周,医院内发布调查方法及医院感染诊断标准,通知管床医生下载学习。调查前1~2 d由医院感染监控专职人员按照全国医院感染监测网统一的调查方法对管床医生进行培训。调查时,医院感染监控专职人员通过信息系统实时监控,并进行病房现场指导监督,若审核发现问题,立即联系管床医生讨论、修改、再上报。
1.5 统计处理数据由医院信息系统导出,应用Excel 2016和Stata 14.0进行统计分析,计数资料的组间比较采用χ2检验,采用logistics回归方法进行危险因素分析,P≤0.05为差异有统计学意义。
2 结果 2.1 医院感染现患情况2014年医院感染现患率调查实查率为96.71%,2015—2018年通过采用升级后的信息系统进行调查,实查率均达到100%。2014—2018年共调查患者9 718例,医院感染现患率为4.55%,例次现患率为5.01%,五年医院感染现患率及例次现患率均呈逐年下降趋势,差异均有统计学意义(χ2趋势值分别为13.324、13.446,均P<0.001)。见表 1。
| 表 1 2014—2018年医院感染现患情况 Table 1 Prevalence of HAI from 2014 to 2018 |
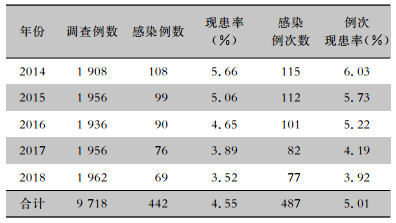
|
487例次医院感染部位以下呼吸道为主,193例次,占39.63%,其次分别为手术部位(75例次,15.40%)、泌尿道(65例次,13.35%)和上呼吸道(29例次,5.95%)。器械相关感染,即呼吸机相关肺炎(VAP)19例次、导尿管相关泌尿道感染(CAUTI)33例次、中心静脉导管相关血流感染(CLABSI)14例次,占全部医院感染的13.55%。见表 2。
| 表 2 2014—2018年医院感染部位分布 Table 2 Distribution of HAI sites from 2014 to 2018 |
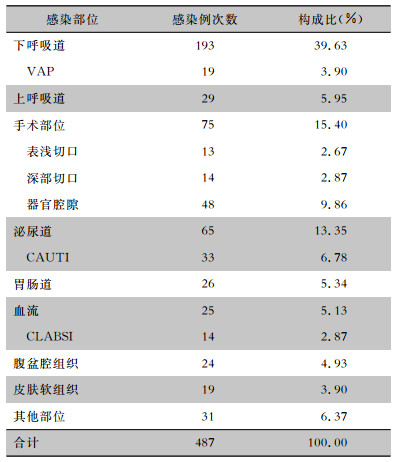
|
五年医院感染现患率以血液科(15.73%)最高,例次现患率以重症监护病房(ICU)最高,为16.72%。现患率较高的科室以内科为主,免疫内科(9.73%)、神经内科(8.41%)现患率仅次于血液内科。外科科室中,心外科现患率(4.67%)最高,神经外科(3.97%)、骨科(3.79%)次之。见表 3。
| 表 3 2014—2018年不同科室医院感染情况 Table 3 HAI in different departments from 2014 to 2018 |
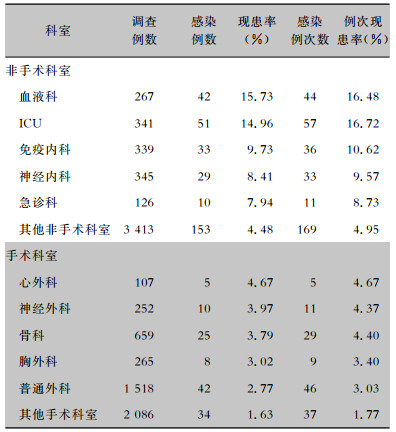
|
487例次医院感染病例中,有病原学诊断的317例次,检出病原体414株,其中革兰阴性菌258株,革兰阳性菌112株,真菌38株,其他病原体6株。最常见的病原体为铜绿假单胞菌(51株),其次为大肠埃希菌(49株)、鲍曼不动杆菌(43株)、金黄色葡萄球菌(43株)和肺炎克雷伯菌(42株)。来源于下呼吸道的病原体主要为鲍曼不动杆菌(34株),来源于手术部位的主要为肠球菌属(14株),来源于泌尿道的主要为大肠埃希菌(24株),来源于血流的主要为肺炎克雷伯菌(5株)。医院感染病原体及主要来源部位菌株分布见表 4。
| 表 4 2014—2018年医院感染病原体及主要来源部位分布(株) Table 4 Distribution of pathogens and main sources of HAI from 2014 to 2018 (No. of isolates) |
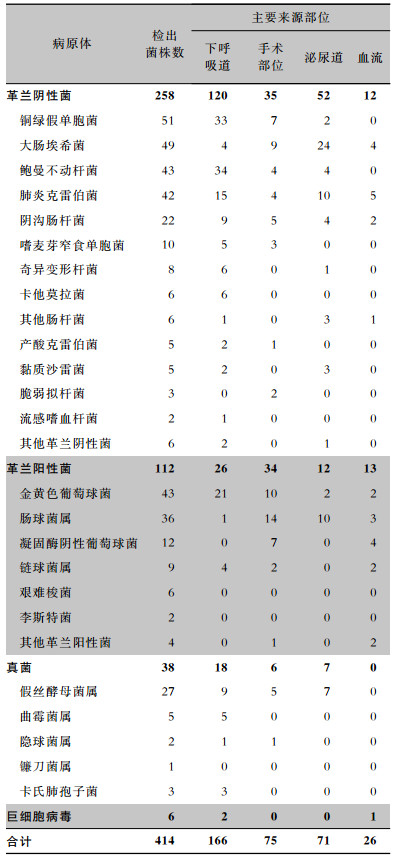
|
该院2014—2018年医院感染现患率调查实查率均达到>96%的要求[10],结果表明,该院医院感染现患率呈逐年下降趋势,均符合三级医院感染现患率≤10%的标准[11],且低于该院2010—2012年的医院感染现患率[12]。在国家相关规范的指导下,该院逐年加强医院感染防控措施的落实。手卫生依从率由45%提升至62%,ICU医务人员手卫生依从率>80%;各病房配备兼职医院感染监控护士及医生,负责病房医院感染管理工作;在抗菌药物管理各项指标达标的前提下,开展抗菌药物内涵管理(ASP)。五年总的医院感染现患率为4.55%,高于2014—2015年全国52所医院(3.7%)[8]及2014年美国(4.0%)[6]的调查结果,低于2011—2012年欧洲947所医院的调查结果(6.0%)[7]。该院为全国疑难危重疾病诊治指导中心,医院感染率较高,医院感染防控仍需加强。
医院感染部位分布显示,下呼吸道、手术部位、泌尿道和血流的感染仍是医院感染防控的重点,尤其是采取防控措施可有效减少的器械相关感染(VAP、CLABSI、CAUTI)和手术部位感染,与国内外的研究[4, 7-8]结果一致。下呼吸道感染占全部医院感染的近40%,其主要病原菌为鲍曼不动杆菌、铜绿假单胞菌、金黄色葡萄球菌及肺炎克雷伯菌,提示针对主要病原菌引起的下呼吸道感染防控需尤为重视。同时,随着近年秋冬季流感形势的严重化,上呼吸道感染的防控亦不容忽视。做好预检分诊,发现病例及时隔离,并加强宣教尤为重要。
既往研究[13]表明,ICU(包括内科、外科及儿科ICU)为医院感染现患率最高的科室,原因为ICU其危重症患者集中,患者基础疾病严重,侵入性操作频繁等,危险因素较多,是医院感染高发场所,同时也是医院感染控制的重点部门。但本研究显示血液内科医院感染现患率略高于ICU,表明收治免疫力极低、白细胞严重缺乏患者的科室,如血液内科、免疫内科等,亦是医院感染防控的重点和难点。此类科室患者发生感染往往以肺炎、原发性血流感染为主,对医护人员的无菌操作、手卫生以及抗菌药物使用与环境清洁消毒提出了更高的要求[14-15]。该院ICU现患率较低的原因可能与收治患者多数在入住ICU时已发生感染、医院感染防控措施落实较好等有关;但内科ICU的现患率为34.8%,防控措施应继续加强。外科以心外科、肝脏外科、神经外科为感染高发科室,其感染相关因素包括住院时间长,手术时间长,插管、气管切开、放置引流管等侵入性操作多[16]。
铜绿假单胞菌、大肠埃希菌、鲍曼不动杆菌、金黄色葡萄球菌及肺炎克雷伯菌占全部医院感染病原体总数的55.07%,与既往研究[6-8]结果一致,因此,对以上五种病原菌的防控和诊治是控制医院感染的关键。而且,多重耐药菌的不断增加给临床抗菌药物的使用带来了极大的挑战,无药可用的局面日益加剧。如耐碳青霉烯类肠杆菌(CRE)给医院感染防控和临床治疗均带来了巨大困难。在研究如何更加合理地应用抗菌药物的同时,应加强耐药菌定植和感染患者隔离措施的落实。
| [1] |
Urke JP. Infection control-a problem for patient safety[J]. N Engl J Med, 2003, 348(7): 651-656. DOI:10.1056/NEJMhpr020557 |
| [2] |
Allegranzi B, Bagheri Nejad S, Combescure C, et al. Burden of endemic health-care -associated infection in developing countries: systematic review and meta-analysis[J]. Lancet, 2011, 377(9761): 228-241. DOI:10.1016/S0140-6736(10)61458-4 |
| [3] |
World Health Organization. Report on the burden of endemic health care -associated infection worldwide[EB/OL]. (2011)[2019-02]. http://apps.who.int/iris/bitstream/handle/ 10665/80135/9789241501507_eng.pdf.
|
| [4] |
Centers for Disease Prevention and Control. National and state healthcare -associated infection progress report[EB/OL]. (2016-03)[2019-02]. https://www.cdc.gov/HAI/pdfs/progress-report/hai-progress-report.pdf.
|
| [5] |
Centers for Disease Prevention and Control. Healthcare -associated Infections in the United States, 2006-2016: a story of progress[EB/OL]. (2017-12)[2019-12]. https://www.cdc.gov/hai/surveillance/data-reports/data-summary-assessing-progress.html.
|
| [6] |
Magill SS, Edwards JR, Bamberg W, et al. Multistate point-prevalence survey of health care -associated infections[J]. N Engl J Med, 2014, 370(13): 1198-1208. DOI:10.1056/NEJMoa1306801 |
| [7] |
European Centre for Disease Prevention and Control. Point prevalence survey of healthcare -associated infections and antimicrobial use in European acute care hospitals 2011-2012[EB/OL]. (2013-07)[2019-12]. https://www.ecdc.europa.eu/sites/default/files/media/en/publications/Publications/healthcare-associated-infections-antimicrobial-use-PPS.pdf.
|
| [8] |
Chen Y, Zhao JY, Shan X, et al. A point-prevalence survey of healthcare -associated infection in fifty-two Chinese hospitals[J]. J Hosp Infect, 2017, 95(1): 105-111. DOI:10.1016/j.jhin.2016.08.010 |
| [9] |
Li C, Wen X, Ren N, et al. Point-prevalence of healthcare -associated infection in China in 2010: a large multicenter epidemiological survey[J]. Infect Control Hosp Epidemiol, 2014, 35(11): 1436-1437. DOI:10.1086/678433 |
| [10] |
任南. 实用医院感染监测方法学[M]. 长沙: 湖南科学技术出版社, 2012: 84-95.
|
| [11] |
中华人民共和国卫生部.医院管理评价指南[S].北京, 2008: 5.
|
| [12] |
张国杰, 孙芳艳, 郭勤, 等. 某三级甲等医院3年医院感染现患率调查[J]. 中国感染控制杂志, 2014, 13(9): 544-547. DOI:10.3969/j.issn.1671-9638.2014.09.008 |
| [13] |
Esen S, Leblebicioglu H. Prevalence of nosocomial infections at intensive care units in Turkey: a multicentre 1-day point prevalence study[J]. Scand J Infect Dis, 2004, 36(2): 144-148. DOI:10.1080/00365540410019156 |
| [14] |
Shargian-Alon L, Gafter-Gvili A, Ben-Zvi H, et al. Risk factors for mortality due to Acinetobacter baumannii bacteremia in patients with hematological malignancies-a retrospective study[J]. Leuk Lymphoma, 2019, 60(11): 2787-2792. DOI:10.1080/10428194.2019.1599113 |
| [15] |
Trubiano JA, Worth LJ, Thursky KA, et al. The prevention and management of infections due to multidrug resistant orga-nisms in haematology patients[J]. Br J Clin Pharmacol, 2015, 79(2): 195-207. DOI:10.1111/bcp.12310 |
| [16] |
任南, 文细毛, 吴安华. 2014年全国医院感染横断面调查报告[J]. 中国感染控制杂志, 2016, 15(2): 83-87. DOI:10.3969/j.issn.1671-9638.2016.02.003 |



