2. 河北医科大学第二医院检验科, 河北 石家庄 050000
2. Department of Laboratory Medicine, The Second Hospital of Hebei Medical University, Shijia-zhuang 050000, China
B族链球菌(Group B Streptococcus, GBS)又称无乳链球菌(Streptococcus agalactiae),是定植于人类下消化道及泌尿生殖道的一种革兰阳性菌,该菌属于条件致病菌,在围产医学中占有重要的地位,可危害孕妇与胎儿,导致流产、早产以及胎儿生长受限,可引起产褥感染、新生儿肺炎和脑膜炎等感染[1]。临床控制GBS感染的关键在于早期预防与治疗。为此,临床医生需要实验室提供详细数据为合理选用抗菌药物提供参考。目前,尚未见石家庄地区医疗机构患者GBS相关感染的研究报道。本研究对石家庄市妇产医院2014年1月—2017年12月分离的GBS的标本来源、临床科室分布情况以及对抗菌药物的敏感性进行回顾性分析。
1 资料与方法 1.1 菌株来源2014年1月1日—2017年12月31日石家庄市妇产医院门诊就诊及病房住院患者细菌培养分离的GBS。标本类型包括拭子(阴道下1/3和肛门括约肌2.50 cm分泌物)、血、乳腺脓液、尿、精液、新生儿胃液、新生儿咽拭子等。
1.2 试剂与仪器5%哥伦比亚羊血琼脂平板购于济南百博公司,羊血M-H培养基购于温州康泰公司,GBS显色板购于安图生物公司,药敏纸片为Oxoid公司的产品。所有试剂均在有效期内使用。ATB-Expression细菌分析系统及配套用细菌鉴定和药敏板条(包括Rapid ID 32 Strep, ATB Strep)购于法国生物梅里埃公司。
1.3 质控菌株标准菌株肺炎链球菌ATCC 49619、金黄色葡萄球菌ATCC 25923均由卫生部临床检验中心提供。
1.4 方法 1.4.1 标本采集按照全国临床检验操作规程[2]进行临床各类标本采集和接种,按照美国疾病控制与预防中心2010年的指南,对于怀孕35~37周孕妇进行GBS筛查[3],用专用拭子采集阴道下1/3和肛门括约肌2.50 cm的标本(同一个专用拭子先采集阴道标本再采集肛门括约肌标本)接种于血培养皿和GBS显色板,置于35℃ 5% CO2培养箱培养18~48 h后观察培养结果。
1.4.2 细菌鉴定挑取灰白色、圆形、半透明、中等大小、β溶血的可疑菌落,涂片为革兰阳性球菌,触酶阴性,同时观察GBS显色板菌落是否为紫红色,选取可疑菌落进行CAMP试验。如果CAMP试验阳性,并且GBS显色板显紫红色,即为无乳链球菌。若CAMP阴性,GBS显色板显紫红色,使用Rapid ID 32 Strep鉴定板条进行细菌鉴定。
1.4.3 药敏试验采用纸片扩散法测试GBS对青霉素、头孢曲松、头孢呋辛、万古霉素、利奈唑胺、红霉素、克林霉素、阿奇霉素和左氧氟沙星的药物敏感性。以质控菌株肺炎链球菌ATCC 49619进行质控,按照美国临床实验室标准化协会(CLSI)当年的标准判断药敏试验结果,四年中CLSI标准无更改。将GBS检测阳性患者的菌落纯化后制成0.5麦氏单位的GBS新鲜悬液,将其均匀涂抹在羊血M-H血琼脂平板上,在相距15 mm以及12 mm的纸片边缘分别贴上药敏纸片,但15 μg红霉素和2 μg克林霉素纸片邻近贴,两者之间距离12 mm,用以观察D实验的结果,克林霉素抑菌圈邻近红霉素纸片一侧出现截平现象(称为D环实验),为诱导型克林霉素耐药,抑菌圈内克林霉素纸片周围的模糊样生长,为克林霉素耐药,即使无D环出现也是耐药。将培养皿置于35℃ 5% CO2的环境中培养24 h后观察药敏结果。
1.5 统计学分析用WHONET 5.6软件进行数据筛选和药敏分析,同一患者相同菌株选取首次分离菌株结果。数据统计分析应用SPSS 17.0,以P≤0.05为差异有统计学意义。
2 结果 2.1 GBS检出情况2014年1月1日—2017年12月31日该院门诊及住院患者共分离GBS 2 424株,剔除相同患者检出的重复菌株后,共收集GBS 2 368株。
2.2 病区分布2 368株GBS来源科室主要为产科门诊及其病房(2 249株,占94.97%),其次为妇科门诊及其病房(48株,占2.03%),儿科门诊及其病房(39株,占1.65%),乳腺外科门诊及其病房(19株,0.80%)。另外,内科门诊检出10株,生殖科门诊检出2株,体检中心检出1株。
2.3 标本来源2 368株GBS的标本来源主要为阴道和肛门括约肌拭子(2 229株,占94.13%)、宫颈分泌物(47株,占1.99%)、血(22株,占0.93%)、胃液(21株,占0.89%)。见表 1。
| 表 1 2 368株GBS标本来源情况 Table 1 Specimen sources of 2 368 GBS strains |
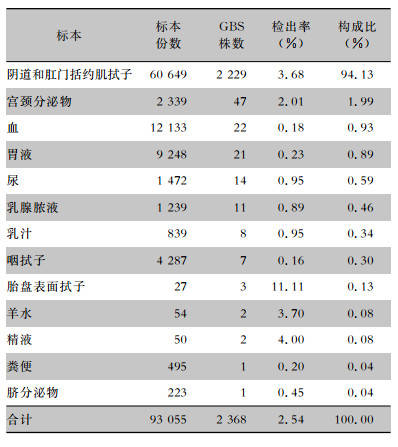
|
孕35~37周孕妇采集的阴道和肛门括约肌拭子标本四年共检出GBS 2 229株,检出率为3.68%。各年份检出率中2014年最低(2.90%),2017年最高(4.30%),围产期孕妇阴道和肛门括约肌拭子标本中GBS检出率呈逐年升高趋势,差异有统计学意义(χ趋势2=44.78,P<0.05)。见表 2。
| 表 2 不同年份阴道和肛门括约肌拭子标本中GBS检出情况 Table 2 Detection of GBS in vaginal and anal sphincter swabs in different years |
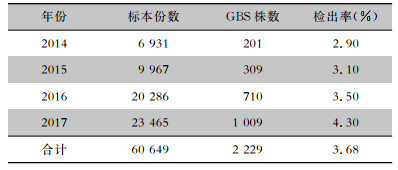
|
本研究中妊娠期的孕妇年龄为15~54岁,平均年龄(29.71±4.52)岁,将其分成四个年龄段,不同年龄段孕妇阴道和肛门括约肌拭子标本中GBS检出率不一样,以25~34岁年龄段检出率最高(3.69%)。不同年龄段孕妇阴道和肛门括约肌拭子标本中GBS检出率比较,差异无统计学意义(χ2=0.28,P=0.96)。见表 3。
| 表 3 不同年龄段孕妇阴道和肛门括约肌拭子标本中GBS检出情况 Table 3 Detection of GBS in vaginal and anal sphincter swabs of pregnant women of different ages |
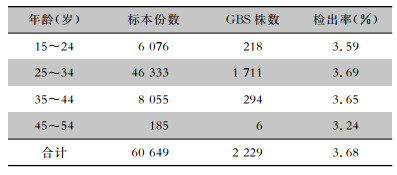
|
2014—2017年对检出的2 368株GBS均进行了抗菌药物敏感性试验,GBS对阿奇霉素的耐药率最高(78.21%),其次是红霉素(77.62%)、克林霉素(77.15%)和左氧氟沙星(47.68%),对青霉素、万古霉素、利奈唑胺、头孢呋辛及头孢曲松的耐药率均为0。趋势卡方检验结果表明,GBS对红霉素、阿奇霉素、克林霉素及左氧氟沙星的耐药率呈逐年增高的趋势,差异均有统计学意义(均P<0.05)。见表 4。
| 表 4 不同年份GBS对部分常用抗菌药物的耐药情况[%(株)] Table 4 Resistance of GBS to commonly used antimicrobial agents in different years (% [No. of isolates]) |
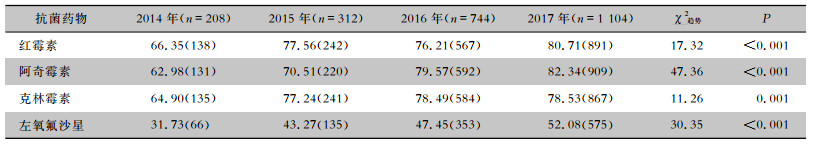
|
该院为石家庄地区三级甲等妇产专科医院,主要接诊石家庄市区及周边范围内孕产妇及其新生儿,并负责妇科、乳腺外科及生殖中心等常见疾病的诊疗。本研究显示,2014—2017年共收集GBS 2 368株。其中检出的主要病区为产科(占94.97%),标本来源主要为阴道和肛门括约肌拭子(占94.13%)。不同年份孕妇阴道和肛门括约肌拭子标本检出GBS中,2014年的检出率最低(2.90%),2017年最高(4.30%),与国内研究[4-5]结果一致。可能相关的原因有:(1)与该地区的环境、气候、经济条件、医务人员对相关知识的掌握、标本的采集转运及鉴定技术有关。(2)2016年以后的检出率增长较快,可能与当年国家开始放开二胎政策,出现大量高龄孕产妇有关,此类孕产妇具有年龄大、妊娠合并症多、妊娠风险因素增加、高危妊娠发生率高等特点,一定程度上可能导致GBS感染率的升高[6-7]。在国外,GBS是围产期感染的首要病原菌,GBS感染新生儿病死率达20%~50%[8-9]。因此,在美国疾病控制与预防中心(CDC)2010年发布的《围产期GBS预防指南》和《孕前和孕期保健指南中(2018)》都建议对所有妊娠35~37周的孕妇均分别采集阴道下1/3和直肠(肛门括约肌2.50 cm)拭子进行细菌培养,培养结果阳性的孕妇即存在GBS定植,应在分娩时给予GBS预防性治疗[3]。本研究中各类标本均有GBS检出,但检出率最高的是妊娠患者的阴道和肛门括约肌拭子,此外,在产妇血液、胎盘表面拭子、羊水中也有检出。GBS定植于人类下消化道与泌尿生殖道,可通过产道上行扩散感染子宫和胎膜,使孕妇易发生晚期流产、胎膜早破、早产,也可引起产褥感染、绒毛羊膜炎等,围产期和分娩期则容易将GBS感染新生儿,引起新生儿败血症、肺炎、脑膜炎等疾病[10]。本研究中新生儿血液、胃液、咽拭子、粪便及脐分泌物等均有GBS检出,可能与新生儿是在分娩的过程中感染GBS有关,如分娩时经生殖道而感染,难产时胎儿羊膜早期破裂而感染,分娩中胎儿缺氧导致吸入污染的羊水。这些不同途径的早期感染使之有可能从不同的标本中分离出GBS。本研究再次证明GBS的易感人群是孕妇和新生儿。因此,早期筛查GBS非常必要,对于怀疑有GBS感染的新生儿可以增加血培养和胃液培养,进一步诊断是否有感染,争取做到早检出、早预防、早治疗。
生育年龄妇女阴道内常见GBS携带,10%~30%妊娠期妇女阴道内的GBS是一过性的、慢性的或间歇性的[11]。黏液脓性宫颈炎是常见的妇科炎性疾病,好发于育龄期女性,对女性的健康危害较大[12]。朱善芳等[13]也报道GBS也是引起女性黏液脓性宫颈炎的主要致病菌,表明GBS在非孕期妇女群体中可定植,亦可致病。
Lopardo等[14]报道GBS可引起菌血症、肺炎、泌尿道感染、皮肤软组织感染等,尤其是糖尿病、肿瘤患者感染的重要病原菌。此外,也有文献[15]报道作为牛乳腺炎重要致病菌之一的GBS是重要的人畜共患性致病菌,通过乳腺炎乳的传递,造成人类感染与发病。本研究中,乳腺外科(包括乳腺脓液和乳汁)送检标本中共检出GBS 19株,占0.80%,说明GBS也是人类乳腺炎的病原菌之一。此外,据该院乳腺外科统计,发生乳腺炎的患者中有80%以上患有乳头皲裂,因此,可能是由于产妇皮肤表面GBS的定植而导致感染,或者是由于新生儿在吸吮过程中将口腔或肠道的GBS传播至母亲,因为在新生儿咽拭子标本中也有GBS检出。
本研究中尿标本GBS的检出率为0.59%,主要人群是孕妇及老年人,表明其可以引起泌尿道感染。郭远瑜等[16]报道非孕育龄妇女GBS感染率较高,且老年人及糖尿病患者的感染率也较高,因此,应关注非孕妇女、老年人及糖尿病患者感染的监测和防治。该院生殖门诊针对的主要就诊对象为不孕不育患者,但常规采集精液进行细菌培养的标本数量相对较少,送检的精液标本中检出2株GBS,GBS可能来源于患者自身,也可能来源于女性生殖道。穆小平等[17]报道男性患者精液标本检出病原菌中GBS排在前三位。郭俊杰等[18]在前列腺液中也分离出1株GBS,分析原因可能为先引起泌尿道感染,再通过尿液反流至前列腺管,导致前列腺感染。也有研究[19]报道不育患者精液细菌感染率较低,但细菌感染对精子参与受精过程影响较大,可引起精子活力降低,密度减小。综上所述,GBS发生感染的部位不同,其感染途径和致病机制可能不同,因此,临床应注重GBS的筛查和抗感染治疗。
美国CDC在2010年发布的《围产期GBS预防指南》中指出,青霉素或氨苄西林是治疗GBS感染的首选药物,青霉素过敏者可根据药敏试验结果依次选择克林霉素、红霉素、万古霉素[3]。本研究结果显示,2014—2017年分离的2 368株GBS对青霉素、万古霉素、利奈唑胺、头孢呋辛及头孢曲松的敏感率均为100%,因此,对于青霉素过敏者,可选用二、三代头孢类抗生素。GBS对红霉素和克林霉素的耐药率呈上升趋势,对红霉素的耐药率2014年为66.35%,2017年达80.71%;对克林霉素的耐药率2014年为64.90%,2017年达78.53%,与文献[20]报道的GBS菌株耐药率多呈上升趋势基本一致。由此可见,使用红霉素和克林霉素预防和治疗GBS感染时也受到一定限制,需要根据药敏结果进行合理用药。同时GBS对阿奇霉素的耐药率也呈逐年升高趋势,其用于GBS感染的预防和治疗时也需慎重。GBS对左氧氟沙星的耐药率也逐年升高,与文献[20]报道的基本一致。但是左氧氟沙星对孕产妇及新生儿毒副作用较大,不宜选用。本研究未对GBS进行基因分型和毒力基因的检测,需进一步研究分析。
致谢: 本论文的撰写过程中得到赵建宏老师的悉心指导,并经其审阅。
| [1] |
杨小兰, 李娟, 李伟强, 等. 围产期孕妇感染B群链球菌对母婴预后的临床影响研究[J]. 中华医院感染学杂志, 2016, 26(20): 4698-4700. |
| [2] |
尚红, 王毓三, 申子瑜. 全国临床检验操作规程[M]. 4版. 北京: 人民卫生出版社, 2015: 629.
|
| [3] |
Verani JR, McGee L, Schrag SJ. Prevention of perinatal group B streptococcal disease-revised guidelines from CDC, 2010[J]. MMWR Recomm Rep, 2010, 59(RR-10): 1-36. |
| [4] |
王辛, 杨洁. 2011年-2016年孕产妇无乳链球菌的感染及耐药分析[J]. 中国卫生检验杂志, 2017, 27(21): 3173-3175. |
| [5] |
张传飞. 育龄妇女泌尿生殖道无乳链球菌感染情况与耐药性分析[J]. 中国微生态学杂志, 2016, 28(9): 1094-1096. |
| [6] |
许建坡, 陈颖, 李海英. 高龄产妇并发妊娠期高血压疾病对围生期结局的影响[J]. 中国妇幼保健, 2012, 27(15): 2268-2270. |
| [7] |
范建霞, 杨帅. 单独二胎政策开放高龄产妇面临的临床问题[J]. 中国临床医生杂志, 2015, 43(8): 1-3. DOI:10.3969/j.issn.2095-8552.2015.08.001 |
| [8] |
Landwehr-Kenzel S, Henneke P. Interaction of Streptococcus agalactiae and cellular innate immunity in colonization and disease[J]. Front Immunol, 2014, 5(6): 519. |
| [9] |
Melin P. Neonatal group B streptococcal disease:from pathogenesis to preventive strategies[J]. Clin Microbiol Infect, 2011, 17(9): 1294-1303. DOI:10.1111/j.1469-0691.2011.03576.x |
| [10] |
胡利春, 邹洁洁, 陈海燕. 晚期孕妇生殖道感染无乳链球菌与新生儿感染的相关性研究[J]. 中国微生态学杂志, 2014, 26(7): 836-838. |
| [11] |
Barcaite E, Bartusevicius A, Tameliene R, et al. Prevalence of maternal group B streptococcal colonisation in European countries[J]. Acta Obstet Gynecol Scand, 2011, 87(3): 260-271. |
| [12] |
González B, Labatut T, Soto A, et al. Acute bacterial meningitis by Streptococcus agalactiae in a non pregnant woman associated to a cerebrospinal fluid leak:a case report[J]. Rev Chilena Infectol, 2013, 30(6): 665-668. DOI:10.4067/S0716-10182013000600016 |
| [13] |
朱善芳, 周秀芬, 夏晓平, 等. 黏液脓性宫颈炎患者病原体感染的调查分析[J]. 中华医院感染学杂志, 2016, 26(11): 2571-2573. |
| [14] |
Lopardo HA, Vidal P, Jeric P, et al. Six-month multicenter study on invasive infections due to group B streptococci in Argentina[J]. J Clin Microbiol, 2003, 41(10): 4688-4694. DOI:10.1128/JCM.41.10.4688-4694.2003 |
| [15] |
乌日汗, 王惠, 吴金花, 等. 奶牛乳腺炎无乳链球菌临床分离株fbsA基因的克隆与序列分析[J]. 中国病原生物学杂志, 2014, 9(4): 309-311, 315. |
| [16] |
郭远瑜, 张福林, 倪克明, 等. 2006-2011年无乳链球菌的临床分布及药敏监测[J]. 中国微生态学杂志, 2012, 24(11): 1016-1018. |
| [17] |
穆小萍, 张德纯, 邓文喻, 等. 男性不育患者精液病原菌分离及其药敏分析[J]. 中国热带医学, 2011, 11(3): 350-351. |
| [18] |
郭俊杰, 刘超梅. 无乳链球菌致前列腺炎1例[J]. 中华医院感染学杂志, 2014, 24(14): 3640. |
| [19] |
尹丝璐, 胡坚, 李维娜, 等. 精液细菌感染对精液参数及细菌耐药性的影响——附74376例男性不育症患者分析[J]. 南方医科大学学报, 2018, 38(1): 89-94. DOI:10.3969/j.issn.1673-4254.2018.01.014 |
| [20] |
李刚, 王振勇, 史丽萍. 湖州市妇幼医院无乳链球菌院内感染状况及耐药性变迁调查[J]. 重庆医学, 2015, 44(13): 1845-1847. DOI:10.3969/j.issn.1671-8348.2015.13.042 |



