鲍曼不动杆菌是一种非发酵的革兰阴性杆菌,可定植于人体皮肤、呼吸道、泌尿道及自然环境中,常引起血液、泌尿道及下呼吸道等多部位感染,是医院感染的主要病原菌之一[1]。近年来,随着碳青霉烯类抗生素使用增多,耐碳青霉烯类鲍曼不动杆菌(carba-penem-resistant Acinetobcter baumannii, CRAB)检出率与感染率有逐年上升的趋势,世界卫生组织在2018年的评估中将CRAB列为最高级别的关键优先细菌[2]。CRAB有着极强的生存力与黏附力,可在无生命环境的物体表面存活7天~7个月[3-4],常常通过医务人员的手、被污染的仪器和环境等传播。急诊重症监护病房(emergency intensive care unit,EICU)收治的患者普遍免疫力低下、病情较为复杂、侵入性操作及抗菌药物使用较多,是医院感染的高危人群[5]。2022年2月9—14日某院EICU出现6例患者相继检出CRAB,患者入院时间存在交叉,床位分布处于同一区域,为CRAB感染暴发事件。为了解此次暴发原因,寻找传染源与传播途径并采取有效措施进行控制干预,医院立即开展现场流行病学调查,现将调查情况报告如下。
1 资料与方法 1.1 病例资料2022年2月9—14日某院EICU共收治16例患者,其中6例查体均出现湿啰音,痰培养中分离出CRAB,其中3例诊断为下呼吸道医院感染,1例为下呼吸道菌血症合并感染。
1.2 数据监测及判定方法使用众智汇医科技公司医院感染预防与控制全流程管理系统v10.2,对2021年1月—2022年1月系统监测及医生上报的病例进行回顾性调查,根据《医院感染诊断标准(试行)》对感染情况进行诊断,根据《医院感染暴发控制指南》对该事件进行研判及控制。
1.3 调查方法 1.3.1 梳理事件医院感染控制部科员通过院感监测软件发现,2022年2月9日起EICU短时间内预警了6例痰培养检出CRAB的患者。医院感染控制部立即派出小组成员到达现场对该事件进行调查评估,包括评估事件风险,开展流行病学及环境卫生学调查,提出假设进行分析,并科学讨论CRAB的传播途径与防控措施。
1.3.2 现场流行病学调查医院感染控制部立即成立调查小组,通过院感监测软件查阅患者病例,第一时间调查现场三间分布,与护士长、主任及相关管床医护进行讨论,调查内容主要包括患者姓名、年龄、性别、入院时间、病原微生物培养结果、有无侵入性操作等。
1.3.3 定植菌的判定医务人员从3个时间点送检标本中分离出CRAB,且监测中未出现发热等感染症状,可判定为CRAB定植[6]。
1.3.4 环境微生物学采样及实验室检测对EICU工作区、病区、生活区进行采样,主要包括床单元、仪器设备表面、医务人员手、隔离衣、鼠标键盘表面等,并按照《医院消毒卫生标准》规定的操作方法进行采样及实验室检测,按照标准对结果进行判定,使用VITEK2微生物自动鉴定系统鉴定及药敏试验寻找可疑的传播途径。
1.4 感染控制策略控制措施包括以下5项:(1)管理科室联合干预,加强多重耐药菌知识的宣传与培训,内容包括多重耐药菌的危害、控制措施、手卫生、感染与定植的判定方法;(2)立即停止收治患者,对目前患者按照感染菌种分区域安置集中管理,每班次对CRAB感染患者进行专职护理,护理患者不得发生交叉,若遇抢救或其他需要多人配合处置情况,配合者需按规范穿隔离衣;(3)对科室进行全面清洁后使用含有效氯500 mg/L的消毒剂对地面、床单元及病区物体表面等进行擦拭消毒,仪器使用75%乙醇消毒湿巾擦拭,空气使用汽化过氧化氢消毒剂进行喷洒消毒;(4)指定专人严格培训并考核科室全员手卫生,要求手卫生依从率达到100%;(5)同期所有其他患者全部送标本培养。
1.5 统计学方法应用SPSS 22.0对所有数据进行统计分析,定性资料的比较使用卡方检验,P≤0.05表示差异有统计学意义。
2 结果 2.1 EICU基本情况EICU共有床位16张,主要负责收治急诊入院的高危患者、中心ICU转出的急性可逆性疾病及慢性疾病急性加重期患者。2021年1月—2022年1月共监测病例425例,其中发生医院感染7例,医院感染发病率为1.65%(7/425),患者总住院日数2 737 d,使用呼吸机总日数1 349 d,中心静脉插管日数1 425 d,导尿管置管日数2 402 d,患者日感染发病率2.56‰,CRAB检出率为43.14%(44/102)。
2.2 流行病学调查结果 2.2.1 人群分布2022年2月2—14日共6例患者痰标本分离出CRAB,根据医院感染判定标准4例为医院感染,2例为CRAB定植。患者均接受经口气管插管辅助通气,其中女性4例,男性2例,年龄26~88岁,CRAB发生率为37.50%(6/16),高于2021年2月同期的12.50%(2/16),差异有统计学意义(χ2=5.25, P < 0.05)。
2.2.2 时间分布病例1~4均曾在入院第二天送检痰样本,其中病例4曾于中心ICU机械通气8 d后出现发热,白细胞总数及中性粒细胞比例均增高,2月5日转入EICU,2022年2月9日于痰样本中首先检出CRAB,见表 1。同期EICU剩余患者中有8例送检痰样本,均未检出CRAB。
| 表 1 CRAB检出患者基本情况 Table 1 Basic information of patients who were isolated CRAB |
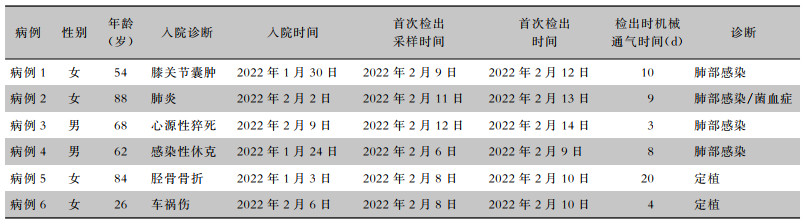
|
6例患者处于同一区域,分别位于1、2、4、6、7、8床,其中2床病例4最早检出CRAB,随即立刻将4床病例2调整至3床,分区域集中管理,详见图 1。
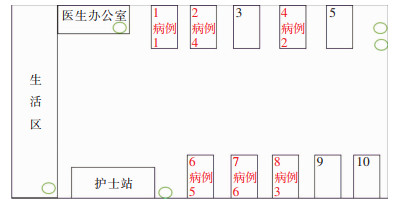 |
| 注: 图中绿色为洗手池。 图 1 患者床位分布图 Figure 1 Distribution of patients' beds |
对患者送检的痰标本进行培养及药敏试验,结果显示,病例1、3、4、5除对替加环素和左氧氟沙星中介外,其他全耐药,耐药谱基本一致。见表 2。
| 表 2 6例患者分离CRAB药敏结果 Table 2 Antimicrobial susceptibility testing results of 6 CRAB patients |
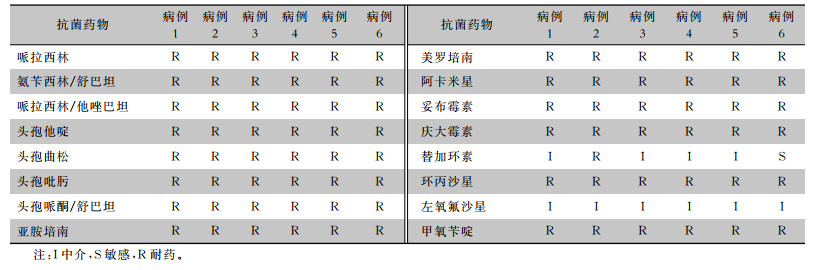
|
检测200份环境样本,其中75份菌落计数超标,环境微生物监测合格率63.50%(127/200),其中呼吸机表面、床单元、患者织物、病房物品、医务人员及保洁员手等均分离出CRAB,检出率为20.00%(40/200),40株菌株同样除左氧氟沙星及替加环素外,对其余抗菌药物全耐药,与上述病例药敏结果基本一致。医院感染控制部立即采取干预措施于7 d后对病区环境再次进行采样,合格率为100%,所有样本均未分离出CRAB,见表 3。
| 表 3 环境卫生学监测结果 Table 3 Environmental hygiene monitoring results |
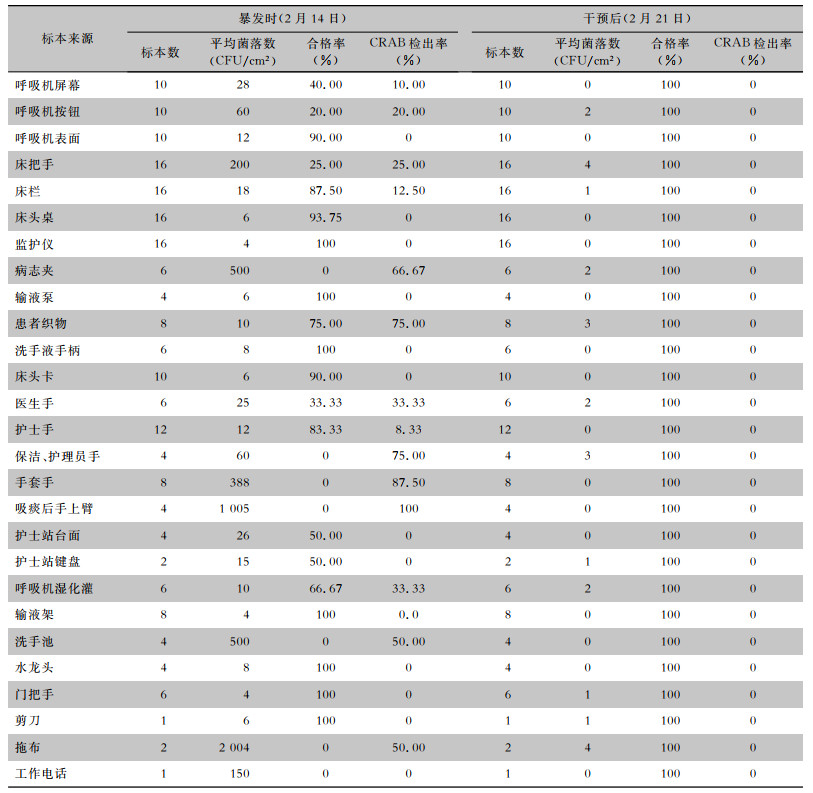
|
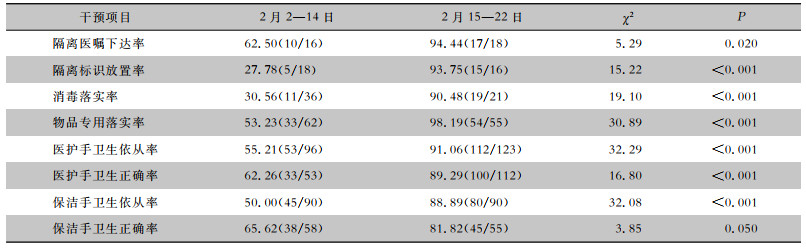
统计2022年2月2—14日及2月15—22日多重耐药患者病房干预措施落实,直接观察ECIU手卫生情况,结果发现隔离标示放置率、消毒落实率、物品专用落实率、医护与保洁员手卫生依从率均有上升,差异均有统计学意义(均P < 0.05),医护手卫生正确率提高,差异有统计学意义(P < 0.05),见表 4。持续对该科室进行CRAB目标监测,结果发现,3—5月CRAB感染率分别为25.00%(12/48)、18.75%(9/48)、12.50%(6/48),呈下降趋势(χ趋势2=56.00, P < 0.05);连续3个月对该科室进行环境卫生学采样,均未分离出CRAB,见图 2。
| 表 4 采取感染控制策略前后各项措施落实情况比较(%) Table 4 Comparison of implementation of various measures before and after the adoption of infection control strategy (%) |
|
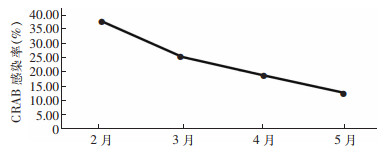 |
| 图 2 2022年2—5月EICU CRAB感染率监测结果 Figure 2 Monitoring results of EICU CRAB infection rate from February to May 2022 |
针对此次疑似CRAB医院感染暴发的流行病学与环境卫生学检测发现,病例5、6间断发热,痰中检出CRAB,但降钙素原(PCT)、C反应蛋白(CRP)及血象无明显升高,胸部影像学及症状无明显变化,与管床医生讨论后判定为CRAB定植;病例4为感染性休克收治在中心ICU 9床,追溯病程发现其在中心ICU住院期间与10床为同一护士负责护理工作,且10床于2022年2月4日痰培养中分离出CRAB;2022年2月5日病例4转入EICU于2月9日检出CRAB,可能为此次暴发的传播源。6例患者均为长期卧床,因此排除直接接触致交叉传播的可能。病例2及病例6可能是由于患者自身病情重、免疫力差、抗菌药物使用过量等原因造成的CRAB感染或定植。病例1、3、4、5为同一组护理人员负责,存在住院时间重叠,住院床位相邻的情况,且上述患者的床单元或医疗器械表面均检出CRAB,耐药谱与患者呼吸道检出菌株耐药谱基本一致。通过标本采样时间及环境样本药敏结果判断其与感染病例之间存在流行病学关联,根据《医院感染暴发控制指南》[7],此事件可判定为CRAB医院感染暴发。本次暴发事件推断由于医务人员手卫生不到位造成患者诊疗环境污染,污染的诊疗环境及不规范的诊疗行为导致了CRAB感染。
近年来CRAB医院感染暴发事件较为常见,但往往难以及时明确其暴发原因,可能归于以下因素的共同作用:(1)接触隔离措施落实不足。目前很多医疗机构接触隔离医嘱下达迟缓,当患者标本检出多重耐药菌时无法第一时间合理控制,错过了最佳干预时机,势必会造成多重耐药菌的蔓延,给患者医疗安全、环境的消杀,以及职能科室的管理带来极大挑战[8]。本组调查过程中医院感染管理部门开展干预措施,提高接触隔离各项措施的落实率,强化多重耐药菌防控意识,从而有效降低了CRAB的感染率,也证实了干预措施有效,与陈美恋等[9]研究一致。(2)抗菌药物的不合理使用,加之ICU患者自身的高危因素,包括高龄、气管插管及抗菌药物滥用等,与多重耐药感染率高密切相关。研究[10-11]显示,未根据药敏结果针对性治疗、无指征联合用药、抗菌药物用量过大、优先选用较高级别抗菌药物等,都是造成CRAB感染暴发的重要原因,因此规范抗菌药物合理使用,对减缓多重耐药菌传播非常重要。此次事件中,CRAB感染患者前期存在经验用药,干预后使用头孢哌酮舒/巴坦联合替加环素治疗,取得了较好的抗感染效果。医院及时针对规范抗菌药物合理使用开展多部门联合协作管理取得了良好的效果:医院感染管理科开展微生物标本规范送检的培训和监测,药学部开展抗菌药物合理使用的培训,通过可持续的管理模式推进抗菌药物合理使用,有效延缓了CRAB医院感染的发生和流行。(3)手卫生依从率低及环境清洁消毒不彻底是多重耐药菌传播的重要因素。研究[12-14]指出,在ICU发生的CRAB感染暴发多由于病原菌污染物体表面后,经由医务人员手发生传播。本调查中EICU环境卫生学监测合格率仅为63.50%,仪器表面、患者床单元、医务人员及保洁手等均分离出CRAB。ICU收治的患者病情重、医务人员工作量较大导致清洁消毒工作落实不足等原因都有可能导致CRAB的进一步传播,与刘仕莲等[15]研究一致。研究[16]指出,提高手卫生依从性,尤其是保洁人员,可以有效降低ICU多重耐药菌医院感染发病率。保洁人员作为病区清洁消毒落实的重要一环,由于非医学专业背景导致手卫生依从性差,正确率低,对该人群要加强相关培训及考核。医院采取针对性整改措施后,于2月21日及之后三个月内连续多次进行环境微生物监测,未分离出CRAB。2022年3—5月CRAB感染率呈下降趋势,此次暴发得到有效控制,同时证实提高医务人员手卫生依从率,落实环境清洁与消毒是有效的干预手段。(4)关注洗手池的消毒。刘佳微等[17]研究指出,耐碳青霉烯类菌可定植在洗手池内成为传染源,被污染的水滴可传播耐碳青霉烯肠杆菌及其他革兰阳性菌,同时洗手时水滴飞溅也可造成传播。本调查中工作区的4个洗手池全部检出CRAB,要求EICU立即使用0.75%乙酸对洗手池及下水管路进行消毒,消毒后3个月内未检出,因此建议医疗机构定期对洗手池及下水管路进行清洁与消毒。
本调查事件基于医院现状,聚集事件发生后感染管理部门予以高度重视采取积极干预措施,在一定时间内降低了CRAB感染率。但研究也存在不足,由于医院条件受制无法对目标菌种进行同种同源的鉴别,在推断暴发原因时存在一定限制,也是目前较多医疗机构的现状,建议医疗机构加强实验室力量,引入如聚合酶链式反应技术等方法,对于预防和控制多重耐药菌医院感染有积极作用。
综上所述,总结本次暴发事件并建议,有效落实接触隔离,规范抗菌药物的合理使用,提高医务人员尤其第三方保洁人员手卫生依从性,以及落实环境的清洁与消毒是控制CRAB医院传播的关键措施。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
Safari M, Mozaffari Nejad AS, Bahador A, et al. Prevalence of ESBL and MBL encoding genes in Acinetobacter baumannii strains isolated from patients of intensive care units (ICU)[J]. Saudi J Biol Sci, 2015, 22(4): 424-429. DOI:10.1016/j.sjbs.2015.01.004 |
| [2] |
Rossi I, Royer S, Ferreira ML, et al. Incidence of infections caused by carbapenem-resistant Acinetobacter baumannii[J]. Am J Infect Control, 2019, 47(12): 1431-1435. DOI:10.1016/j.ajic.2019.07.009 |
| [3] |
周鹏鹏, 陈娜, 朱柯蕙, 等. 耐碳青霉烯类鲍曼不动杆菌耐药基因检测及同源性[J]. 中国感染控制杂志, 2020, 19(6): 526-532. Zhou PP, Chen N, Zhu KH, et al. Detection and homology of drug resistance genes of carbapenem-resistant Acinetobacter baumannii[J]. Chinese Journal of Infection Control, 2020, 19(6): 526-532. |
| [4] |
吕春兰, 丁志红, 杭国琴, 等. 医院多重耐药菌的耐药分析[J]. 中国感染控制杂志, 2015, 14(5): 350-352. Lv CL, Ding ZH, Hang GQ, et al. Analysis on multidrug-resistant organisms in healthcare settings[J]. Chinese Journal of Infection Control, 2015, 14(5): 350-352. DOI:10.3969/j.issn.1671-9638.2015.05.018 |
| [5] |
闫力煜, 黎毅敏. 重症监护病房中耐碳青霉烯类肠杆菌科细菌感染相关危险因素的研究[J]. 中国现代医学杂志, 2022, 32(7): 89-94. Yan LY, Li YM. Study on risk factors of carbapenem resis-tant Enterobacteriaceae infection in ICU[J]. China Journal of Modern Medicine, 2022, 32(7): 89-94. |
| [6] |
张静, 瞿介明. 早发与晚发医院获得性肺炎致病原的构成与治疗策略[J]. 中华结核和呼吸杂志, 2008, 31(3): 238-240. Zhang J, Qu JM. Source composition and treatment strategy of early-onset and late-onset hospital acquired pneumonia[J]. Chinese Journal of Tuberculosis and Respiratory Diseases, 2008, 31(3): 238-240. DOI:10.3321/j.issn:1001-0939.2008.03.026 |
| [7] |
中华人民共和国国家卫生和计划生育委员会. 医院感染暴发控制指南: WS/T 524—2016[S]. 北京: 中国标准出版社, 2017. National Health and Family Planning Commission of the People's Republic of China. Guideline of control of healthcare associated infection outbreak: WS/T 524-2016[S]. Beijing: Standards Press of China, 2017. |
| [8] |
杨启文, 吴安华, 胡必杰, 等. 临床重要耐药菌感染传播防控策略专家共识[J]. 中国感染控制杂志, 2021, 20(1): 1-14. Yang QW, Wu AH, Hu BJ, et al. Expert consensus on stra-tegies for the prevention and control of spread of clinically important antimicrobial-resistant organisms[J]. Chinese Journal of Infection Control, 2021, 20(1): 1-14. |
| [9] |
陈美恋, 贾会学, 李六亿. 多重耐药菌感染监测及防控现状综述[J]. 中国感染控制杂志, 2015, 14(8): 571-576. Chen ML, Jia HX, Li LY. Monitoring, prevention and control of multidrug-resistant organism infection[J]. Chinese Journal of Infection Control, 2015, 14(8): 571-576. DOI:10.3969/j.issn.1671-9638.2015.08.015 |
| [10] |
谢奕丹, 杨秀琼, 游海敏, 等. 耐碳青霉烯类鲍曼不动杆菌暴发感染原因分析[J]. 实用医学杂志, 2015, 31(1): 101-103. Xie YD, Yang XQ, You HM, et al. Analysis of the cause of carbapenem resistant Acinetobacter baumannii outbreak infection[J]. The Journal of Practical Medicine, 2015, 31(1): 101-103. DOI:10.3969/j.issn.1006-5725.2015.01.032 |
| [11] |
郭宝均. 替加环素对ICU多重耐药菌感染患者免疫功能的影响及疗效分析[J]. 中国医药指南, 2021, 19(22): 85-86. Guo BJ. Effect of tigecycline on immune function in patients with multidrug-resistant ICU infection and its therapeutic effect[J]. Guide of China Medicine, 2021, 19(22): 85-86. |
| [12] |
钟艳云, 赵艳群, 张彩云, 等. 疑似耐碳青霉烯鲍曼不动杆菌医院感染暴发调查[J]. 国际医药卫生导报, 2020, 26(6): 805-807. Zhong YY, Zhao YQ, Zhang CY, et al. An outbreak of suspected hospital pulmonary infection with carbapenem-resistant Acinetobacter baumannii[J]. International Medicine and Health Guidance News, 2020, 26(6): 805-807. DOI:10.3760/cma.j.issn.1007-1245.2020.06.019 |
| [13] |
李连红, 胡慧敏, 周立英, 等. ICU耐碳青霉烯类鲍曼不动杆菌医院感染暴发调查[J]. 中华疾病控制杂志, 2016, 20(10): 1076-1078. Li LH, Hu HM, Zhou LY, et al. Survey and control of a carbapenem-resistant Acinetobacter baumannii outbreak in an intensive care unit[J]. Chinese Journal of Disease Control & Prevention, 2016, 20(10): 1076-1078. |
| [14] |
王永红, 周中丽, 黄中秀, 等. 耐碳青霉烯类鲍曼不动杆菌医院感染暴发调查及危险因素分析[J]. 中国感染与化疗杂志, 2020, 20(3): 259-265. Wang YH, Zhou ZL, Huang ZX, et al. Investigation into an outbreak of healthcare-associated infection caused by carbape-nem-resistant Acinetobacter baumannii and analysis of risk factors[J]. Chinese Journal of Infection and Chemotherapy, 2020, 20(3): 259-265. |
| [15] |
刘仕莲, 冷小艳. 手卫生依从性对ICU多重耐药菌感染发病率影响的研究[J]. 医药前沿, 2016, 6(7): 28-30. Liu SL, Leng XY. The research on the effects of ICU multi-resistant bacteria incidence with hand hygiene compliance[J]. Journal of Frontiers of Medicine, 2016, 6(7): 28-30. |
| [16] |
李辉, 孙晓辉, 欧柳红. 综合ICU多重耐药菌感染的监测及综合干预研究[J]. 中国感染控制杂志, 2013, 12(3): 196-198. Li H, Sun XH, Ou LH. Monitor and comprehensive intervention of multidrug-resistant organism infection in general intensive care unit patients[J]. Chinese Journal of Infection Control, 2013, 12(3): 196-198. |
| [17] |
刘佳微, 董宏亮, 冶挺, 等. 医疗机构内洗手池污染与清洁消毒进展[J]. 中国消毒学杂志, 2020, 37(12): 941-944. Liu JW, Dong HL, Ye T, et al. Pollution and cleaning and disinfection progress of hand washing basins in medical institutions[J]. Chinese Journal of Disinfection, 2020, 37(12): 941-944. |



