2. 广西医科大学第一附属医院全科医学科, 广西 南宁 530021
2. General Practice Department, The First Affiliated Hospital of Guangxi Medical University, Nanning 530021, China
类鼻疽脓毒症是类鼻疽病最为严重的类型之一,是类鼻疽病常见的死亡原因,病情十分凶险,病死率可高达20%~60%[1-2],并且类鼻疽病前期极易被误诊误治[3]。感染相关性噬血细胞综合征(infection-associated hemophagocytic syndrome, IAHS)常因患者已有的脓毒症或脓毒症休克表现而被忽视,导致漏诊,延误诊断[4]。国内外有关类鼻疽脓毒症合并噬血细胞综合征的报道非常罕见,且报道的病例几乎都是死亡病例[5-6]。现将1例以“肾占位”起病类鼻疽脓毒症合并噬血细胞综合征的病例报告如下。
1 病历资料 1.1 病史患者男性,33岁,广西北海人,职员。因检查发现右肾占位13 d于2023年2月10日入住某院泌尿外科。患者于2023年1月28日外院行泌尿系统超声检查发现:右肾盂至输尿管上段内低回声,泌尿系统CT检查提示:右肾占位,考虑恶性肿瘤可能。门诊拟“右肾肿瘤”收入院。既往有糖尿病史,未规律服药及监测血糖;个人史无特殊。
1.2 体格检查体温36.2℃,心率138次/min,呼吸42次/min,血压150/98 mmHg,血氧饱和度88%(指脉氧,面罩吸氧8 L/min)。面色苍白,呼吸困难,大汗淋漓,半卧位,神志嗜睡,呼之可应,难以对答。双肺可闻及大量湿性啰音,可闻及呼气相哮鸣音,心音低钝,腹软,压痛、反跳痛无法配合检查。双下肢中度凹陷性水肿,右侧小腿、大腿外侧各有一处皮肤破溃,大小分别为4 cm×3 cm、4 cm×4 cm,压迫均有黄白色脓液流出。
1.3 辅助检查住院前门诊腹部CT提示:(1)右肾占位,性质待查,恶性肿瘤可能;(2)左肾结石并左肾轻度积水;(3)脾大并多发占位,转移瘤。
1.4 诊疗经过患者入院时随即出现呼吸困难,意识改变,血压下降,高热(40℃),紧急行气管插管后转重症监护病房(ICU)进一步抢救治疗。转入后立即予呼吸机辅助呼吸、液体复苏、升压、抗感染等治疗。急查血气分析:pH 7.241,氧分压59.30 mmHg,PCO2 43.00 mmHg,氧合指数180.0,葡萄糖测定10.90 mmol/L,血浆乳酸测定3.50 mmol/L。血常规:白细胞计数37.08×109/L、血红蛋白95.60 g/L(最低值60 g/L)、血小板计数186.60×109/L (最低值28.8×109/L)、中性粒细胞百分比93%;血清铁蛋白2 956.42 μg/L;自然杀伤细胞(NK细胞) 3.7%。C反应蛋白192.00 mg/L;白细胞介素6为114.00 pg/mL;降钙素原100 ng/mL;肝肾功能损伤,代谢性酸中毒。肿瘤标志物阴性。鉴于患者有糖尿病基础,感染指标明显增高,考虑合并脓毒症、脓毒性休克。感染部位除肺部外,由于患者有皮肤软组织感染,降钙素原高达100 ng/mL,合并休克,故不除外血流感染。结合患者的临床表现及感染症状,考虑脾脏及肾脏多发占位可能为感染所致的迁徙性病灶而非肿瘤。为明确诊断,行多部位培养、宏基因组二代测序(mNGS)检测。病原学结果提示:血、骨髓、痰、肺泡灌洗液均培养出类鼻疽伯克霍尔德菌(对多西环素、亚胺培南、头孢他啶、复方磺胺甲 
患者治疗过程中CT检查结果变化见图 1,血氧饱和度指数随时间变化情况见图 2,体温随时间变化情况见图 3。
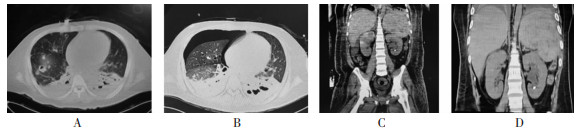 |
| 注:A为胸部CT提示两肺弥漫性病变并空洞形成,累及支气管(2023年2月17日)。B为胸部CT提示肺囊变破裂形成右侧气胸(2023年2月23日)。C为治疗前腹部CT(矢状位)提示,(1)右肾占位,性质待查,恶性肿瘤可能;(2)左肾结石并左肾轻度积水;(3)脾大并多发占位,转移瘤?(2023年2月23日)。D为治疗后腹部CT(矢状位)提示,(1)右肾占位复查较前好转,考虑感染性病变可能性大;(2)左肾结石并轻度积水;(3)脾大并多发占位,考虑感染性病变可能性大(2023年3月22日)。 图 1 患者CT检查结果 Figure 1 Patient's CT examination result |
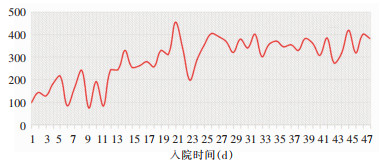 |
| 图 2 患者氧合指数时间变化曲线图 Figure 2 Time change plot of the oxygenation index of patient |
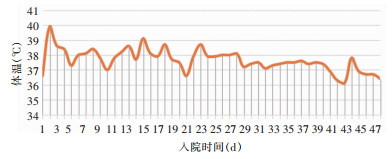 |
| 图 3 患者体温时间变化曲线图 Figure 3 Time change plot of body temperature of patient |
类鼻疽病是由类鼻疽伯克霍尔德菌感染所导致的一种可危及生命的人畜共患地方性传染病,容易复发且难治。类鼻疽的易感人群几乎见于所有年龄段的人群,主要危险因素包括糖尿病、酗酒、男性、慢性肾脏疾病(包括肾结石、肾脏肿瘤等)、肺部疾病、地中海贫血等[7]。类鼻疽伯克霍尔德菌的感染根据起病速度可以分为急性、慢性、潜伏性;可累及全身各个器官,血液及肺是最常见的感染部位,另外亦可累全身其他器官组织。急性感染导致的血流感染伴脓毒症型是最常见且最严重的类型,可占所有病例的60%[8-9]。因为类鼻疽病早期非特异性的体征和症状以及影像学改变,往往使得类鼻疽病的早期诊断和早期治疗变得异常困难,因此类鼻疽病也被称为“似百样病”[10]。本例患者为年轻男性、有糖尿病史、左肾结石等易感因素;但是类鼻疽感染一般以全身感染症状或者局部感染症状起病。以“肾占位”起病的病例仍属罕见,但也符合类鼻疽病“似百样病”的称呼;细菌培养尽管是诊断类鼻疽病的“金标准”,但由于常规培养阳性率普遍较低,血清学检测方法特异性及敏感性不高,故mNGS检测技术可作为诊断手段的重要补充。其相较传统培养,速度更快、更敏感,也更全面,但价格昂贵、无药敏试验结果及技术要求较高等因素,也限制了其使用[11]。值得一提的是,类鼻疽伯克霍尔德菌与洋葱伯克霍尔德菌在形态学上较为相似,经验不足的微生物检验技术人员存在误诊的可能性。故当检验结果与临床不相符时,应注意与检验科医生及时沟通。
类鼻疽病的治疗经验总体原则是早期诊断、早期治疗、足量疗程以及合理选择抗菌药物。抗菌药物的疗程一般分为强化治疗期及根除治疗期两个阶段。强化治疗期通常是根据药敏试验结果在急性期首选碳青霉烯类或者头孢他啶静脉滴注10~14 d。若合并类鼻疽伯克霍尔德菌血流感染、中枢神经系统感染或者脏器脓肿、骨髓炎、广泛肺部病灶以及感染性休克的重症患者,强化治疗期建议延长至4~8周[12]。对于类鼻疽脓毒症休克的重症患者,亚胺培南可作为首选。如果单用效果不好,必要时可以加大剂量及联合头孢他啶、替加环素等。此外,配合外科引流亦不容忽视,但要充分评估引流手术的风险及时机,一般在内科治疗效果不佳时或慢性反复感染的病例可以考虑脓液引流或外科手术。本病例尽管有脾脏和肾脏的多发脓肿占位,但患者处于脓毒症休克状态,无法耐受大的外科手术。而多次腹部B超和CT提示脾、肾感染性占位无明显液化,亦无法行超声引导下置管引流。故只能在加强抗感染的同时,提高患者机体抵抗力及控制血糖。根除治疗期可口服复方磺胺甲
噬血细胞综合征,也称为噬血细胞性淋巴组织细胞增多症(HLH),是一种可由多种原因导致的急性、危及生命的高炎症反应综合征。根据病因的不同,可分为原发性噬血细胞综合征和继发性噬血细胞综合征[14-15];目前的诊断标准仍按照2004年组织细胞学会制定的HLH诊断指南[16];虽然有关类鼻疽脓毒症合并噬血细胞综合征的报道仍十分罕见,但从本病例可以看到类鼻疽伯克霍尔德菌感染亦可合并噬血细胞综合征,提示在救治严重类鼻疽伯克霍尔德菌感染时要注意行骨髓细胞学等相关检查以排查患者有无合并噬血细胞综合征。
总之,类鼻疽伯克霍尔德菌感染常具有临床表现各异,治疗难度大、疗程长,需综合性治疗,病死率高等特点,临床上易导致误诊误治,需要不断总结,深入研究。未来在类鼻疽病的预防与控制方面需建立和施行有效的疾病监测和报告制度,加快疫苗的研制和疾病研究的步伐。
利益冲突:所有作者均声明不存在利益冲突。
| [1] |
蒋忠军, 宋阳, 陆振豸. 我国类鼻疽研究的历史与现状[J]. 热带医学杂志, 2002, 2(2): 176-180. Jiang ZJ, Song Y, Lu ZZ. The history and the present situation of melioidosis research in China[J]. Journal of Tropical Medicine, 2002, 2(2): 176-180. |
| [2] |
裴瑞君, 王昭, 王旖旎, 等. 全国多中心噬血细胞性淋巴组织细胞增多症601例病因分析[J]. 中华内科杂志, 2015, 54(12): 1018-1022. Pei RJ, Wang Z, Wang YN, et al. A multicenter retrospective etiological analysis of 601 patients with hemophagocytic lymphohistiocytosis in China[J]. Chinese Journal of Internal Medicine, 2015, 54(12): 1018-1022. |
| [3] |
何远学, 贾杰. 类鼻疽伯克霍尔德菌败血症25例临床分析[J]. 中国现代医学杂志, 2008, 18(7): 956-958. He YX, Jia J. Clinical analysis of 25 cases with Burkholderia pseudomallei septicemia[J]. China Journal of Modern Medicine, 2008, 18(7): 956-958. |
| [4] |
Zaman S, Jadid H, Denson AC, et al. Targeting trop-2 in solid tumors: future prospects[J]. Onco Targets Ther, 2019, 12: 1781-1790. DOI:10.2147/OTT.S162447 |
| [5] |
Ou WX, Zhao YZ, Wei A, et al. Serum cytokine pattern in children with hemophagocytic lymphohistiocytosis[J]. Ann Hematol, 2023, 102(4): 729-739. DOI:10.1007/s00277-023-05132-6 |
| [6] |
Suputtamongkol Y, Chaowagul W, Chetchotisakd P, et al. Risk factors for melioidosis and bacteremic melioidosis[J]. Clin Infect Dis, 1999, 29(2): 408-413. DOI:10.1086/520223 |
| [7] |
黄晶晶, 肖盟, 徐英春. 二代测序技术在微生物和感染性疾病中的应用[J]. 协和医学杂志, 2018, 9(5): 448-452. Huang JJ, Xiao M, Xu YC. Application of next generation sequencing in clinical microbiology and infectious diseases[J]. Medical Journal of Peking Union Medical College Hospital, 2018, 9(5): 448-452. |
| [8] |
Sridharan S, Princess IB, Ramakrishnan N. Melioidosis in critical care: a review[J]. Indian J Crit Care Med, 2021, 25(Suppl 2): S161-S165. |
| [9] |
Rouphael NG, Talati NJ, Vaughan C, et al. Infections associated with haemophagocytic syndrome[J]. Lancet Infect Dis, 2007, 7(12): 814-822. DOI:10.1016/S1473-3099(07)70290-6 |
| [10] |
Gassiep I, Armstrong M, Norton R. Human melioidosis[J]. Clin Microbiol Rev, 2020, 33(2): e00006-19. |
| [11] |
Smith S, Munas AM, Hanson J. Hemophagocytic lymphohistiocytosis complicating melioidosis[J]. Am J Trop Med Hyg, 2018, 99(3): 557-558. DOI:10.4269/ajtmh.18-0331 |
| [12] |
Wiersinga WJ, Virk HS, Torres AG, et al. Melioidosis[J]. Nat Rev Dis Primers, 2018, 4: 17107. DOI:10.1038/nrdp.2017.107 |
| [13] |
Currie BJ, Fisher DA, Howard DM, et al. Endemic melioidosis in tropical northern Australia: a 10-year prospective study and review of the literature[J]. Clin Infect Dis, 2000, 31(4): 981-986. DOI:10.1086/318116 |
| [14] |
李维, 卓超, 许建成, 等. mNGS在检验与临床中的应用[J]. 国际检验医学杂志, 2023, 44(1): 1-7. Li W, Zhuo C, Xu JC, et al. Application of mNGS in testing and clinic[J]. International Journal of Laboratory Medicine, 2023, 44(1): 1-7. |
| [15] |
Meumann EM, Cheng AC, Ward L, et al. Clinical features and epidemiology of melioidosis pneumonia: results from a 21-year study and review of the literature[J]. Clin Infect Dis, 2012, 54(3): 362-369. DOI:10.1093/cid/cir808 |
| [16] |
Henter JI, Horne A, Aricó M, et al. HLH-2004: diagnostic and therapeutic guidelines for hemophagocytic lymphohistiocytosis[J]. Pediatr Blood Cancer, 2007, 48(2): 124-131. DOI:10.1002/pbc.21039 |



